Votre question concerne quel type d'offre ?
Votre question concerne quel couloir Ségur ?
Votre question concerne quel dispositif Ségur ?
Votre question concerne quel produit ou service produit?
Votre question concerne quelle thématique ?
Le 3RIV publie régulièrement des fiches pratiques.
Cette réponse vous a-t-elle été utile ?
En effet, Pro Santé Connect va être disponible en authentification pour les téléservices. Le projet est en cours et en bonne voie.
Cette réponse vous a-t-elle été utile ?
Indépendamment du programme Ségur, il est obligatoire de référencer les données de santé avec l'INS depuis le 1er janvier 2021. La nouvelle version du corpus documentaire qui va être publiée prochainement par arrêté devient opposable à travers cette publication. Même s'il n'y a pas de nouvelle homologation ou référencement Ségur, indépendamment du couloir, les logiciels ont l'obligation de respecter ce cadre réglementaire et ce corpus documentaire.
Il faut cependant noter qu’une nouvelle autorisation CNDA pourrait être demandée mais uniquement en cas d’évolution majeure sur le téléservice INSi (le corpus documentaire soumis à la concertation ne concerne pas le fonctionnement du téléservice INSi).
Cette réponse vous a-t-elle été utile ?
Les REM étant en cours d’être mises à jour à ce sujet, cette réponse sera apportée à la suite de leur publication.
Si après l’opération de vérification, le téléservice renvoie un retour KO, alors l’identité doit intégrer une liste de travail.
Cette réponse vous a-t-elle été utile ?
La problématique de la gestion des tirets n'est pas un dysfonctionnement du téléservice INSi mais le résultat d’une recherche stricte qui est réalisée depuis la dernière version. Il est envisageable d'assouplir cette règle dans une prochaine mise à jour.
Le téléservice ne renvoie une identité que si le nom de naissance est strictement identique. Donc ce qui est effectivement préconisé, c'est que si vous faites l'appel avec un tiret et que vous n'avez pas l'identité, vous avez tout à fait la possibilité de refaire un appel sans le tiret.
Par ailleurs, des difficultés pour récupérer certaines identités sont constatées. Il y a une synchronisation des bases qui est en cours depuis le mois de juillet et qui doit se terminer en décembre de cette année. Cette synchronisation va manifestement améliorer la qualité des bases et faciliter la qualification.
Cette réponse vous a-t-elle été utile ?
Le premier risque, évidemment, est un risque d'identitovigilance parce que l'INS permet de sécuriser l'identité du patient et l'identité : sans INS il n’est donc pas possible d’alimenter Mon espace santé, le DMP, etc.
Mais la priorité, bien entendu, est la prise en charge du patient ; rien ne doit empêcher la prise en charge d'un patient. L’absence d’INS ne remet absolument pas en question la prise en charge des usagers. Et d'ailleurs, tous les usagers n'ont pas vocation à avoir une INS et cela n'empêche pas leur prise en charge.
Cette réponse vous a-t-elle été utile ?
Pour le détenteur de l'application il n’est pas nécessaire d’appeler de téléservice ou demander la pièce d’identité.
En effet, la procédure pour installer l'application carte Vitale est équivalente à une qualification : il y a une étape d'enrôlement, de vérification de la personne, etc. Il y a une mise en cohérence de ses traits par rapport aux bases, celle du téléservice, avec un document d'identité qui doit être fourni recto verso. Il y a un algorithme qui vérifie effectivement si les traits sont cohérents. Cet enrôlement est comme s'il y avait physiquement l'appel au téléservice et la vérification à partir du document d'identité pour le détenteur de l’application.
Cette réponse vous a-t-elle été utile ?
Non, l'exigence PGSSI-S IEU 2 n'est pas applicable lorsque la solution est esclave de l'identité.
Cette réponse vous a-t-elle été utile ?
Il doit être possible de voir la création ou le résultat de la création d’un patient dans la solution avec son identifiant privé et ses 5 attributs. Il doit être possible aussi de visualiser que ce patient est associé à son INS, même si peut être les étapes du scénario de conformité sont faites en même temps.
Il faudrait donc, s’il n’est pas possible de visualiser la création d’un patient via la GAP, avoir le flux de création permettant de créer le patient et celui pour associer l’INS dans la solution (si différent), puis d’avoir une copie écran d’un compte usager associé à son matricule INS.
NB : Attention à ne pas confondre la création de l'identité (au niveau de la GAP) et la création du compte dans le DMN. Si la solution ne permet pas l'accès à la GAP, cela signifie qu'il ne peut récupérer l'identité.
Cette réponse vous a-t-elle été utile ?
L’obligation de disposer d’un agrément ou d’un certificat de conformité mentionnée à l’article L.1111-8 du code de la santé publique s’applique à toute entité qui propose un service d’hébergement :
- portant sur des données de santé à caractère personnel recueillies à l'occasion d'activités de prévention, de diagnostic, de soins ou de suivi social et médico-social ;
- pour le compte du patient ou pour le compte des professionnels de santé, des établissements et services de santé et tout autre organisme réalisant des missions de prévention, de soins, de suivi médico-social et social à l’origine de ces données.
Dans le cas d'un dispositif médical numérique dont les établissements de santé, le client de l'exploitant du DMN héberge lui-même les données de santé à caractère personnel et n'est pas obligé d'avoir un certificat hébergeur de données de santé. (voir : question 2 Explicitation du champ d’application du cadre juridique de l’hébergement de données de santé par le ministère chargé de la Santé, représenté par la Délégation à la stratégie des systèmes d’information de santé.
Cette réponse vous a-t-elle été utile ?
Comme noté à la page 14 du référentiel 1.2.2 : « Le Référentiel d’Interopérabilité et de Sécurité des Dispositifs Médicaux Numériques (DMN) exige une méthode d’authentification des usagers à 2 facteurs. Le Système doit donc implémenter cette méthode d’authentification (exigence IEU 9.1). » Le développement de la double authentification est donc obligatoire pour un DMN s'il y a un accès patient, et c’est une exigence qui sera vérifiée par l’ANS.
Par contre, il est également indiqué : « Pour tenir compte du cas où l’activation de l’authentification des usagers à 2 facteurs diminue l’usage de la solution et entraîne une perte de chance pour l’usager, le fabricant du DMN peut sous sa responsabilité ne pas activer systématiquement l’authentification à deux facteurs. ». Cela signifie que l’activation du double facteur peut ne pas être systématique pour l’ensemble des patients. Ce point est de la responsabilité de l'entreprise du numérique en santé développant le DMN.
Enfin, il est précisé dans le scénario IEU 9.1 : « L'accès du patient à une interface de déclaration simple dans le cadre d'un parcours de télésurveillance n'est pas soumis à ce scenario de conformité et ne nécessite pas d'authentification à deux facteurs systématique. » . Cela signifie que dans le cadre d’une déclaration simple, c’est-à-dire dans le cas où un patient accède à un simple formulaire de saisie de données (hors du DMN), il n’est pas soumis au développement du double facteur.
Cette réponse vous a-t-elle été utile ?
Le référentiel d’identification électronique se borne à faire en sorte que les identifiants utilisés pour les usagers soient des identifiants uniques et sectoriels de préférence. Il n'existe aujourd'hui aucune exigence qui encadre ce cas de figure, même si la qualité de l’identification d’un usager est l’un des principes fondamentaux de la qualité et de la sécurité de sa prise en charge.
Cette réponse vous a-t-elle été utile ?
Dans le cas d'une candidature pour un DMN pour lequel l'implémentation de l'Identité Nationale de Santé est non applicable, la conformité aux exigences IEU 7 et IEU 8 n'est pas obligatoire. Ces deux exigences sont donc "Non applicables".
En cas de non applicabilité, une déclaration sur l'honneur justifiée devra être fournie à la place de la preuve attendue.
Cette réponse vous a-t-elle été utile ?
Le non-respect de cette obligation a plusieurs impacts :
- vos clients ne référenceront pas l'INS dans leurs logiciels, ce qui impliquera de possibles pénalités vis-à-vis de plusieurs dispositifs (Ségur vague 1, HOPEN, référencement portail dans Mon espace santé, etc.) ;
- vos clients ne seront pas en conformité avec la réglementation. Ils seront donc responsables en cas d'erreurs d'identification de leurs patients et usagers ;
- l'échange et le partage de données de santé par vos clients sera moins fluide ;
- l'identité utilisée par vos clients ne sera pas celle de référence, issue des bases de l'Etat civil ;
- vos clients ne référenceront pas l'INS dans leurs logiciels, ce qui impliquera de possibles pénalités vis-à-vis de plusieurs dispositifs (Ségur vague 1, HOPEN, référencement portail dans Mon espace santé, etc.).
Vous devez proposer une solution INS-compatible à vos clients afin de leur permettre de respecter l'obligation, depuis le 1er janvier 2021, de référencer toutes les données de santé avec l'INS.
Cette réponse vous a-t-elle été utile ?
Selon les travaux de la Commission européenne sur l'interopérabilité sémantique, un vocabulaire de base, tel que le MOS et les NOS, peut être utilisé comme point de départ pour :
- développer et faire évoluer de systèmes d'information (SI) afin de formaliser les modèles de données conceptuels et logiques de ces systèmes (par exemple, le MOS est utilisé comme référence pour la modélisation du RPPS) ;
- échanger des informations entre les SI afin de constituer des modèles de données spécifiques à utiliser (ainsi, le MOS est sous-jacent au modèle d’exposition du ROR) ;
- prendre en compte et fusionner des éléments provenant de sources différentes ;
- publier des données dans un format commun d'annuaires ou de répertoires (comme l’Annuaire Santé).
Cette réponse vous a-t-elle été utile ?
Le MOS est un ensemble de concepts, décrits de manière homogène et neutre, quelle que soit la technologie utilisée. Il offre une description commune des informations traitées dans les systèmes d’information (SI) pour faciliter les échanges numériques.
La cohérence globale du MOS repose sur la définition et la description des concepts en UML (Unified Modelling Language). Certains attributs du MOS peuvent être codifiés : Ils sont alors associés à des Nomenclatures des Objets de Santé (NOS), c'est à dire des listes de codes-libellés.
Vous êtes invités à utiliser le MOS et les NOS pour :
- mutualiser et réduire les efforts au moment de l’analyse et de la conception d’un système (ou d’une application) en réutilisant les mêmes composants sémantiques ;
- assurer la cohérence entre les développements internes, et avec les applications des systèmes externes dans un soucis d’interopérabilité.
Cette réponse vous a-t-elle été utile ?
Les professionnels en santé numérique sont invités à utiliser le MOS et les NOS en s’appuyant sur la méthode d’élaboration des spécifications fonctionnelles des échanges.
Il y a 3 raisons principales de s’y conformer :
- favoriser l’interopérabilité des systèmes en harmonisant les noms, attributs, valeurs et nomenclatures ;
- partager le même sens de l’information, peu importe le référentiel d’où elle provient ;
- réduire les efforts de spécification, d’analyse et de conception des projets e-santé.
L’ANS vous propose des formations sur le MOS, les NOS et la méthode d’élaboration des spécifications fonctionnelles des échanges.
Le schéma ci-dessous illustre les profils types des utilisateurs du MOS et des NOS :
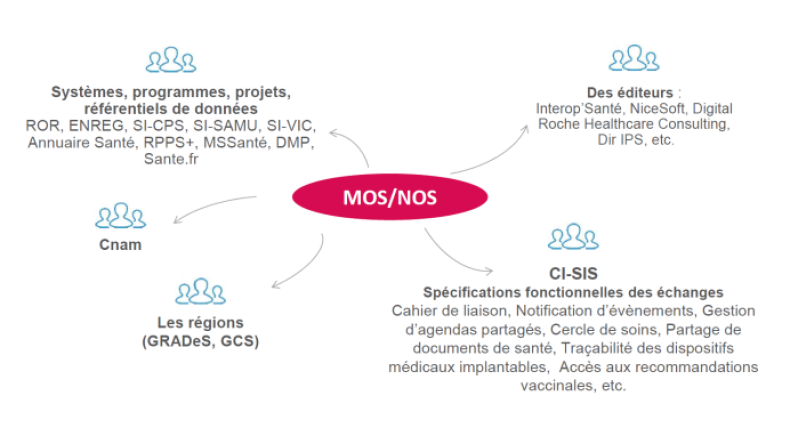
Cette réponse vous a-t-elle été utile ?
Le Modèle des Objets de Santé (MOS) et les Nomenclatures des Objets de Santé (NOS) sont indissociables et proposent un vocabulaire de base pour le secteur santé-social. Il s'agit de proposer un référentiel commun et standardisé pour tous.
Les NOS reposent sur un système de codification (code et libellé) des éléments structurés du MOS, par exemple la catégorie d'établissement ou la profession. Les NOS sont découpées en 3 familles :
- les terminologies de référence (TRE) : des nomenclatures officielles créées et maintenues soit par l'ANS, soit par une organisation externe. Dans ce cas, l'ANS extrait la terminologie, la formate selon ses conventions de nommage et de structure, pour l'intégrer dans ses systèmes ;
- les jeux de valeurs (JDV) : des nomenclatures constituées de codes extraits d’une ou plusieurs TRE. Un jeu de valeurs est créé à des fins applicatives. Par exemple, avec les JDV du répertoire opérationnel des ressources (ROR) ou bien du cadre d’interopérabilité des systèmes d’information de santé (CI-SIS) ;
- les tables d'association (ASS) : des tables assurant la correspondance entre les codes issus d'au moins deux TRE.
Il existe 233 terminologies de référence sur les NOS, 171 jeux de valeurs et 23 tables d’association, disponibles au format PDF, CSV, XML/SVS, XML/FHIR et JSON/FHIR.
Le MOS et les NOS sont mis à jour tous les mois.
Cette réponse vous a-t-elle été utile ?
Les concepts MOS sont représentés à l’aide d’un diagramme UML (Unified Modelling Language).
Ce type de modélisation nécessite des connaissances préalables, surtout pour les utilisateurs encore novices dans les pratiques d’analyses en informatique.
Le diagramme de classes UML (ci-dessous) offre une description littérale de chaque objet. Il est disponible au format PDF et Excel.
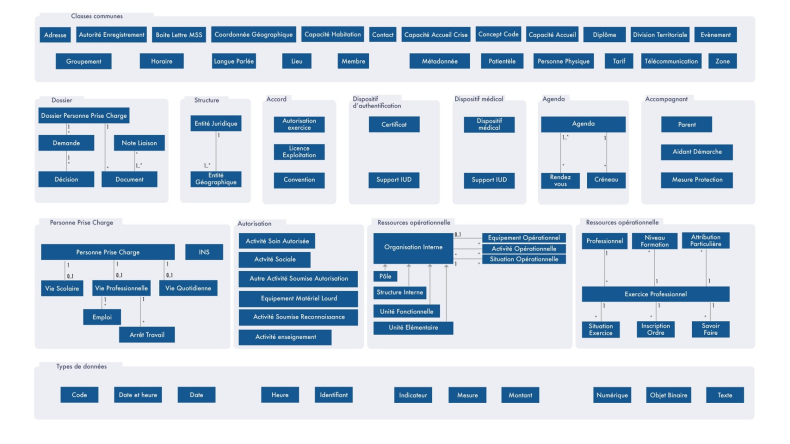
Cette réponse vous a-t-elle été utile ?
Les MOS et NOS sont mis à jour à la fin de chaque mois. Un comité de validation traite les demandes de modifications. La construction du MOS est progressive et va intégrer de plus en plus d'objets provenant de projets confiés à l'ANS.
La nouvelle gouvernance du CI-SIS vous permet désormais de faire remonter vos besoins d’interopérabilité, ce qui enrichit le MOS et élargit son périmètre : Limité d’abord au secteur sanitaire, il prend désormais en compte les spécificités des secteurs médico-administratif, médico-social et social.
Le document "Historique des modifications des MOS" recense ces modifications, triées par date de publication.
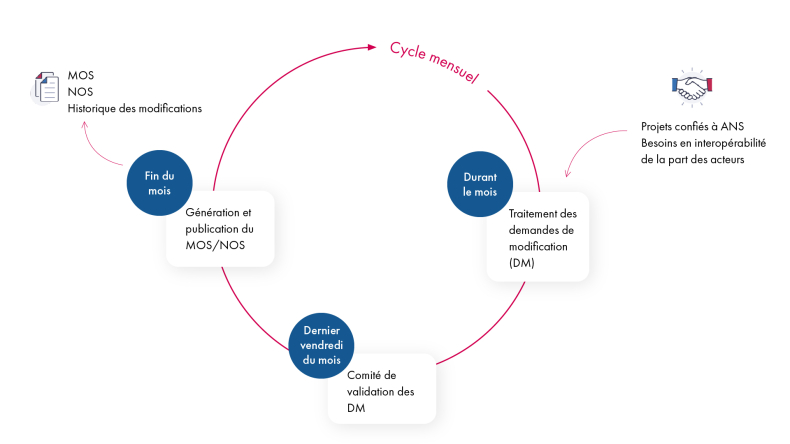
Cette réponse vous a-t-elle été utile ?


